Após 40 anos de pandemia, vacina contra HIV é um sonho possível
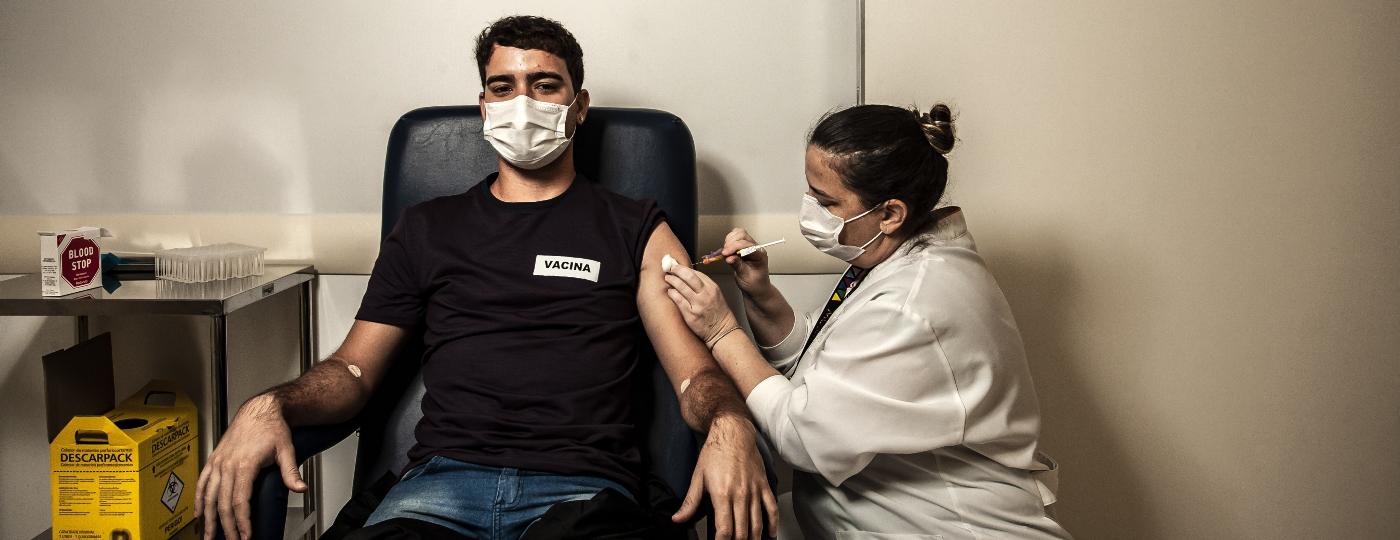
Sorrindo por trás da máscara cirúrgica, o infectologista Luiz Carlos Pereira Júnior não escondia a animação. "Só queria agradecer mesmo pela participação", disse ele a Edgar Gonçalves, 27, assistente social que aguardava ser chamado a uma das salas do 1º andar do Centro de Pesquisa do Emilio Ribas. A felicidade do diretor técnico de um dos maiores centros de infectologia do país é mais do que justa: Gonçalves tem chance de 50% de receber a primeira dose de uma vacina experimental que pode prevenir a infecção pelo vírus HIV.
O jovem é um dos voluntários selecionados para o Estudo Mosaico, patrocinado pela Janssen e realizado em mais sete países (Argentina, Itália, México, Peru, Polônia, Espanha e EUA). Em São Paulo, fora o Instituto Emílio Ribas, o Hospital das Clínicas e o Centro de Referência de Tratamento também têm recebido voluntários para descobrir se um regime de vacinas desenvolvido pela Johnson & Johnson será seguro e eficaz no combate ao HIV.
São duas as vacinas analisadas pelo estudo, atualmente em testes de fase 3. Seu uso irrestrito ainda não está aprovado. Assim como todo estudo, os voluntários são divididos em dois grupos: os que recebem a dose de placebo e os que recebem as vacinas experimentais. Inicialmente, 66 vagas foram abertas, mas esse número poderá chegar a 140 participantes.
A seringa já vem pronta com a dose. As únicas pessoas que sabem se ela está preenchida com o placebo ou a vacina são as farmacêuticas envolvidas no estudo. Em uma bolsinha térmica, a seringa é transportada pelos corredores sóbrios, banhados pela luz fria impessoal do Emílio Ribas, e vai direto para as mãos da enfermeira que aplicou a dose no braço de Gonçalves.
O processo demorou segundos. Gonçalves sorri enquanto conversa com a equipe do estudo, não poupando a ansiedade. Essa é a segunda visita do assistente social de Recife (PE) ao Emílio Ribas.
Edgar Gonçalves ficou sabendo do estudo por meio de amigos que convivem com o HIV e não quis perder a chance de contribuir com um algo que pode mudar a vida de milhões de pessoas da comunidade LGBTQIA+, inclusive a dele. "Sempre crescemos com essa sombra da doença nas nossas costas, e agora, finalmente será possível mudar essa história", afirma. Após ser dispensado, o jovem voltará mais três vezes ao centro, no intervalo de um ano e meio, para receber outras três doses restantes.
'Sensação muito louca'
No labirinto de corredores pintados com cores estéreis, no melhor estilo que a decoração hospitalar pode proporcionar, pôsteres coloridos com reproduções de obras do artista norte-americano Keith Haring (1958-1990) quebram a monotonia e dão pistas a outro voluntário de que está no lugar certo.
Essa foi a primeira visita de Pedro Diogo, 30, engenheiro de vendas. Ele preencheu um formulário pela internet e foi chamado pelo Estudo Mosaico para iniciar rigoroso processo de triagem para definir se poderá participar como voluntário.
"É uma sensação muito louca estar aqui. Mesmo se não for selecionado, valeu pela chance", contou Diogo, enquanto ajeitava os cabelos castanho-escuros. Assim como Gonçalves, ficou sabendo do estudo por meio de um amigo que convive com o HIV.
A triagem de voluntários não é simples. É preciso ser HIV negativo, homem cisgênero ou pessoa trans que faz sexo com homens cisgêneros e/ou pessoas trans e ter entre 18 a 60 anos. Cumprindo os requisitos básicos, o selecionado passa por uma bateria de entrevistas com educadores comunitários, psicológicos, enfermeiros e médicos para definirem se ele é elegível.
Segundo Lorena Henn, coordenadora de educação comunitária do estudo, nem sempre quem passa pela triagem vira voluntário. Mas entrar em contato com o grupo é também uma chance de ser apresentado a outras formas de profilaxia eficazes contra a infecção, como o PrEP (profilaxia pré-exposição), que possui 99% de eficácia.
"É muito comum uma pessoa chegar aqui querendo ser voluntária, mas depois descobrir que o PrEP é um método mais interessante para ela", conta Henn, ao lado dos educadores Cadu Oliveira e Pedro Reis.
O desafio maior é levar o estudo a pessoas transgênero e homens cisgênero, sobretudo periféricas, mais vulneráveis à exposição ao vírus por uma série de questões socioculturais. É um assunto delicado entre os educadores, porque abre margem perigosa à ideia estigmatizada de "grupo de risco".
"Caso isso seja mal interpretado, pode levar a acreditar que pessoas trans e homens gays essencialmente terão HIV. Não é isso que acontece. Estamos avaliando comportamentos de exposição ao vírus, que estão presentes também na população como um todo, mas a partir de um grupo específico", explica.
Aliado de peso
Assim como grande parte dos profissionais que compõem o grupo multidisciplinar do Estudo Mosaico, Bernardo Maia é jovem, parte da comunidade LGBTQAI+ e sensível aos estigmas que persistem, desde que surgiram os primeiros relatos médicos sobre a Aids, no começo dos anos 1980.
Maia é médico infectologista e coordenador do Estudo Mosaico. Antes de iniciar a jornada de trabalho na andar reservado ao estudo, conversou com o TAB em uma das salas da Casa Rosada do Emílio Ribas, onde funciona um pequeno museu sobre a história do instituto.
O motivo de o HIV ser uma pandemia sem vacina, sintetizou o infectologista, é sua mutabilidade. Ao longo de 40 anos, novas classes e subtipos foram surgindo pelo mundo. Essa mutabilidade torna o trabalho de imunização muito mais difícil, porque inabilita a estratégia clássica de se usar um vírus inativado para obrigar o organismo a criar defesas.
"O desafio do Estudo Mosaico é descobrir uma vacina global contra esse vírus, que tem uma distribuição tão heterogênea pelo território mundial quanto ao seu subtipo e suas classes", disse Maia. "Isso só foi possível pela melhoria das tecnologias de imunização." Na fase pré-clínica, quando foi testado em animais, o regime de vacinas teve eficácia de 67%.
Os frutos das pesquisas clínicas começarão a aparecer daqui dois anos, em média. Caso a eficácia seja comprovada na fase 3, futuramente a população mundial terá acesso a um regime de vacinas de profilaxia e um aliado de peso na luta pela erradicação do HIV. Quando a eficácia for estabelecida, a vacina será uma das estratégias disponíveis de prevenção combinada, como a própria PrEP e/ou uso de preservativos e testagens frequentes.
Tão importante quanto o impacto na sociedade que um regime de vacinas contra uma doença tão emblemática, quem recebe a dose também terá uma mudança significativa em alguns aspectos do cotidiano, visto que podem apresentar um teste positivo sem terem contato com o vírus.
Isso significa uma mudança de paradigma importante, pois extingue o uso do termo "soropositivo" como sinônimo de quem vive com HIV. Caso a vacina seja eficaz, ter a presença de anticorpos no organismo pode significar que a pessoa simplesmente tomou a vacina.
"Isso mudaria até o linguajar usado hoje, porque teríamos de parar de usar o termo tão estigmatizante da 'soropositividade'. Em uma sociedade sorofóbica, representa uma mudança enorme", explicou Maia.
Lembranças de quem viu
Da janela do Instituto Emílio Ribas, o escritor Caio Fernando Abreu testemunhou e registrou em papel o pôr do sol que escapava entre os ciprestes do Cemitério do Araçá, do outro lado da avenida Doutor Arnaldo. Internado devido ao impacto psicológico causado pela doença e às complicações decorrentes dela, Abreu observava a vida acontecendo na rua, alheia à pandemia que não parava de levar ícones da cultura e desconhecidos.
Na mesma época e no mesmo Instituto, estava Luiz Carlos Pereira Junior, tratando pacientes diagnosticados com o HIV e participando de pesquisas clínicas no desenvolvimento de um tratamento que melhorasse a vida de quem convivia com a doença.
Quando prestava serviço obrigatório na Aeronáutica, lembra-se ter visto pela primeira vez casos de HIV. Um ano depois, em 1988, começou a residência no Emílio Ribas.
Na época, o diagnóstico era recebido como uma sentença de morte. O tratamento ainda era experimental e a expectativa de vida de quem vivia com HIV era reduzida. Essa falta de esperanças se refletiu materialmente nos corredores do Emílio Ribas. As janelas tinham grades, relembrou Pereira, para evitar que pacientes se jogassem, após receberem o diagnóstico. Os pacientes internados recebiam visitas da família e amigos separados por um vidro. Era preciso falar alto para se ouvirem. "Não se sabia ainda na época como se dava a infecção", disse.
Inicialmente, o diretor preferiu não dar entrevistas. "Não quero tirar o foco principal do Estudo Mosaico", justificou. Entretanto, horas após cumprimentar Edgar Gonçalves pela participação no estudo, animou-se a relembrar o que testemunhou nos mais de 30 anos lidando com a pandemia de HIV em São Paulo.
Passada as décadas, o tratamento do HIV não parou de evoluir. Surgiram os antirretrovirais, formas de profilaxia como o PrEP e o Brasil tornou-se um modelo no combate ao vírus, ao incorporar essas medidas como política pública no SUS. Tudo isso, somado à quebra das patentes para distribuição ampla e gratuita das medicações, foi essencial para chegarmos onde estamos.
No entanto, com mais de 920 mil pessoas vivendo com HIV no país, ainda há muito o que fazer para o mundo se ver livre do HIV. A vacina experimental, mesmo se não vingar, aponta para uma realidade em que é possível que isso aconteça. O diretor técnico está na expectativa. "Costumo dizer que não me aposento até conseguir curar esses pacientes."




















ID: {{comments.info.id}}
URL: {{comments.info.url}}
Ocorreu um erro ao carregar os comentários.
Por favor, tente novamente mais tarde.
{{comments.total}} Comentário
{{comments.total}} Comentários
Seja o primeiro a comentar
Essa discussão está encerrada
Não é possivel enviar novos comentários.
Essa área é exclusiva para você, assinante, ler e comentar.
Só assinantes do UOL podem comentar
Ainda não é assinante? Assine já.
Se você já é assinante do UOL, faça seu login.
O autor da mensagem, e não o UOL, é o responsável pelo comentário. Reserve um tempo para ler as Regras de Uso para comentários.