Qual é o debate ético sobre o uso do placebo em pesquisas e consultórios

Pode parecer uma equação simples para quem não trabalha na área: uma farmacêutica quer testar um novo medicamento. Recruta dois grupos de participantes, dá o remédio a um deles e um placebo (medicação neutra) ao segundo. Se o grupo que recebeu o medicamento apresentou melhora e não apresentou grandes efeitos colaterais, enquanto o grupo-controle permaneceu igual ou teve piora, a hipótese é que o remédio funciona.
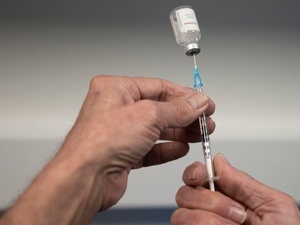
O placebo é reconhecidamente importante para o avanço da ciência e da medicina, como foi o caso dos testes com vacinas contra a covid-19 neste último ano. Mas não é sempre que as substâncias inertes podem ser usadas para comprovar a eficácia de um tratamento ou prevenção contra uma doença.
Imagine só: você se submeteria a um teste com placebo se tivesse uma doença para a qual já existe tratamento? Como ficam os participantes de estudos que receberam substâncias inertes, em vez de um remédio que depois se provou eficaz? Só resta lamentar não terem recebido o tratamento correto em nome da ciência?
Para lidar com essas questões éticas, há diversas resoluções — internacionais e locais — que regulamentam o uso de placebo em pesquisas.
Para começar, por que o placebo é importante? Vamos voltar às vacinas da covid-19 como um exemplo prático. Para que elas fossem aprovadas aqui no Brasil e em vários outros países, foi preciso realizar estudos com duplo-cego, também conhecidos como ensaios clínicos em dupla ocultação. O nome pode parecer complicado, mas significa simplesmente que os participantes da pesquisa não sabiam se estavam recebendo a vacina ou o placebo. Isso permite medir, na prática, se as pessoas vacinadas estavam realmente mais protegidas contra a doença, e se apresentaram problemas de saúde (efeitos colaterais) em maior número do que aquelas que fizeram parte do grupo de controle.
Mas por que o grupo de controle não fica simplesmente sem receber nada? Por conta do famoso efeito placebo. "É preciso usar placebo porque toda substância que você dá para alguém vai ter algum efeito, mesmo quando você dá água. Há todo um contexto cultural e psicológico que influencia no resultado do tratamento", explica Flávio de Sá, médico professor da área de ética e saúde do Departamento de Saúde Coletiva da Faculdade de Ciências Médicas da Unicamp (Universidade Estadual de Campinas). Esse efeito psicológico é tão importante que até mesmo doenças bacterianas, tratadas com antibióticos, apresentam diferença quando o paciente recebe uma pílula de substância inerte, em vez de não tomar nada, relata Sá.
Se o placebo sozinho tem efeito, dá para prescrevê-lo em consultório? "Muitas vezes você vê que, para se estabilizar emocionalmente, a pessoa precisa tomar um medicamento, mesmo que o problema não vá ser resolvido por ele", diz Sá. O conforto oferecido pela ideia de se estar fazendo algo de concreto pode ajudar na recuperação e, portanto, o médico explica que é sim comum prescrever remédios que não terão efeito direto sobre a doença ou queixa do paciente. No entanto, Sá reconhece que essa é uma questão delicada e que nenhuma substância é livre de possíveis efeitos colaterais. Essa "muleta terapêutica", como ele chama, deve ser usada com cautela por parte dos médicos para não prejudicar o paciente, nem estimular o uso indiscriminado de remédios. "É uma questão cultural também. Nossa população em geral é muito medicalizada — precisa de remédio, exame, para se sentir cuidada. Então às vezes isso é chave no tratamento, mas precisa ter uma boa relação médico-paciente para você sentir o quanto aquilo vai ser relevante no tratamento."
Quando o uso do placebo é permitido? Em nível internacional, há orientações do CIOMS (Conselho das Organizações Internacionais de Ciências Médicas) da OMS (Organização Mundial da Saúde) e a chamada Declaração de Helsinque, assinada pela Associação Médica Mundial, para estabelecer princípios éticos para o uso de substâncias inertes em estudos. No Brasil, há ainda a resolução 466, do CNS (Conselho Nacional de Saúde), que determina: "os benefícios, riscos, dificuldades e efetividade de um novo método terapêutico devem ser testados, comparando-o com os melhores métodos profiláticos, diagnósticos e terapêuticos atuais. Isso não exclui o uso de placebo ou nenhum tratamento em estudos nos quais não existam métodos provados de profilaxia, diagnóstico ou tratamento." Isso significa que é permitido usar uma substância inerte somente quando não houver outro tratamento comprovadamente eficaz disponível — como no caso da vacina da covid-19. Mas quem quiser testar um novo medicamento para tratar asma, por exemplo, precisa estudar sua eficácia contra broncodilatadores já disponíveis no mercado. "Testar contra placebo nesse caso é covardia", diz Sá. "Quase sempre, se eu tenho um medicamento que estou querendo testar, é porque melhor do que nada ele é. Então é preciso testar principalmente contra o melhor medicamento que já existe, para provar que o novo é ainda melhor." Isso evita o lançamento indiscriminado de novas medicações e tratamentos apenas com o intuito de gerar lucro à indústria farmacêutica, explica o professor.
Quais os direitos dos participantes das pesquisas? As resoluções que tratam dos testes com seres humanos não têm poder de lei, explica Fernanda Schaefer, professora de Direito da PUC-PR (Pontifícia Universidade Católica do Paraná). Por isso, o participante deve ficar atento ao termo de consentimento que assinar. "É preciso tomar muito cuidado ao observar quais são as contrapartidas oferecidas para as pessoas, os sujeitos da pesquisa. A própria resolução 466 traz algumas indicações básicas", alerta ela. No texto, há informações sobre o que deve constar dos termos de consentimento, assim como a exigência de transparência com os sujeitos da pesquisa e quais benefícios eles terão. No caso das vacinas testadas no Brasil, os participantes que receberam placebo tiveram prioridade quando a campanha de vacinação começou. A enfermeira Mônica Calazans, primeira vacinada no início da campanha no Brasil, havia participado dos testes com a CoronaVac e recebido placebo. E, antes de mais nada, qualquer pesquisa com seres humanos no Brasil precisa ser aprovada por um Comitê de Ética em Pesquisa e, em alguns casos, chega a passar pela Conep (Comissão Nacional de Ética em Pesquisa). Isso é conhecido como Sistema CEP-Conep.
Participante de pesquisa é consumidor? Schaefer defende, em um artigo publicado em 2015, que o Código de Defesa do Consumidor seja aplicado para proteger as pessoas que participarem de pesquisas de desenvolvimento de novos medicamentos com fins comerciais. "O Código de Defesa do Consumidor tem instrumento de acesso à Justiça diferenciado dos instrumentos do Código Civil, por isso considero interessante. Mas essa é uma questão polêmica", afirma. Em todo caso, se algum participante se sentir lesado na pesquisa e decidir buscar indenização, deve procurar um advogado, e as resoluções éticas, como a 466, serão usadas como marcos referenciais, explica a professora de Direito.
















ID: {{comments.info.id}}
URL: {{comments.info.url}}
Ocorreu um erro ao carregar os comentários.
Por favor, tente novamente mais tarde.
{{comments.total}} Comentário
{{comments.total}} Comentários
Seja o primeiro a comentar
Essa discussão está encerrada
Não é possivel enviar novos comentários.
Essa área é exclusiva para você, assinante, ler e comentar.
Só assinantes do UOL podem comentar
Ainda não é assinante? Assine já.
Se você já é assinante do UOL, faça seu login.
O autor da mensagem, e não o UOL, é o responsável pelo comentário. Reserve um tempo para ler as Regras de Uso para comentários.